下部消化管チーム-Lower digestive tract team-
チーフ
 |
||
| 八重樫 瑞典 (やえがし みずのり) |
||
| 講師 | ||
スタッフ
 |
 |
 |
| 佐々木 教之 (ささき のりゆき) |
瀬川 武紀 (せがわ たけのり) |
屋成 信吾 (やなり しんご) |
| 助教 | 助教 | 助教 |
 |
 |
|
| 岩崎 崇文 (いわさき たかふみ) |
嶋田 拓明 (しまだ ひろあき) |
|
| 専門研修医 | 専門研修医 | |
診療内容
大腸癌(手術、化学療法)、炎症性腸疾患(手術)
診療の特色
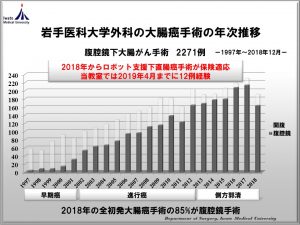
われわれ下部消化管チームの目標は、岩手という地方においても高度な技術と専門性を重視した質の高い大腸がん治療を患者さんに提供することです。特に、からだに優しい手術としての腹腔鏡手術を積極的に行っております。また地域がら高齢者が多く、さらに合併症(糖尿病・腎不全・脳疾患・心疾患など)を持った全身状態の悪い患者さんが多い中で、麻酔科の協力のもと積極的に腹腔鏡手術を行い良好な成績を報告してきました。1997年から大腸癌に対する腹腔鏡手術をはじめ、2016年12月まで1901名の患者さんに行ってきました。当教室の腹腔鏡下手術の適応は、他臓器浸潤を除く全ての進行癌とし、直腸癌の側方郭清も行っております。その結果、2016年の全大腸癌手術の95%が腹腔鏡手術でした。
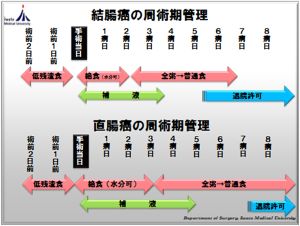
結腸癌の周術期はERASプロトコル(手術後の回復力強化プログラム)に準じたクリニカルパスで、手術2日前に入院、絶食期間なしで手術となります。手術翌日に歩行と水分開始、2病日から食事開始、4病日で点滴終了、5病日に退院許可としております。
直腸癌に関しては、肛門を可能な限り温存する超低位前方切除、内肛門括約筋切除も腹腔鏡手術で行っています。オストメイト(人工肛門保有者)に対しても、WOCN(皮膚排泄ケア認定看護師)を中心に術前から術後まで親身に教育・指導を行っております。直腸癌の周術期は、結腸癌のクリニカルパスよりも2日(人工肛門の場合は約7日)遅く設定しております。
 |
 |
転移性肝癌や転移性肺癌に対しても、当院では腹腔鏡あるいは胸腔鏡手術を行っており、再発された患者さんにもからだに優しい再発外科治療を積極的に行っています。
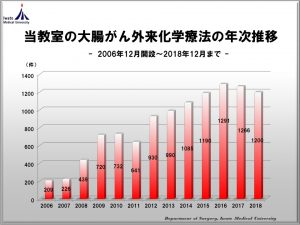
切除不可能な進行・再発大腸癌に対しては、国内標準外来化学療法、緩和医療を薬剤部、看護部と共に週一回のキャンサーボードミーティングを開催し、患者一人一人の病態や症状、環境を考えた上で治療を行っております。
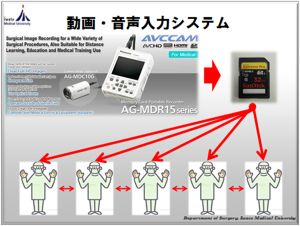
教育面に関しては、日本内視鏡外科技術認定医取得を一つの目標とし若手外科医に対し教育を行ってきました。「見て」覚えるだけではなく、「聞いて」覚えさせる、「audio-visual education」を当チームの特徴としております。手術動画に音声を収録しているため、実際に手術室にいるような臨場感で学習できます。さらに収録媒体がSDカードであり、タブレット式PCやスマートフォンなどに容易にデータ移動できるため、場所を選ばずに反復学習可能で早期に安定したlearning curveが期待できます。その成果として、当チームから技術認定医(大腸分野)を9名輩出しております。また、学内のみならず他施設からも手術見学者(140施設)や短期・長期国内留学者(8名)を積極的に受け入れてきました。
 |
 |
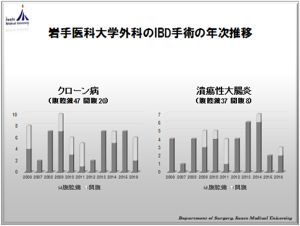
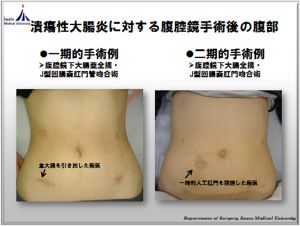
炎症性腸疾患に対しては2006年から本格的に腹腔鏡手術を開始し、2016年12月までにクローン病47例、潰瘍性大腸炎37例に行ってきました。どちらの疾患も若年の患者さんが多いことから、おなかの傷が目立たない(整容性)ことのメリットは確実です。しかし、大腸癌の腹腔鏡手術よりも高度な技術を必要とするため、患者さんの状態や施設によって適応は一定していませんが、当チームには大腸分野での内視鏡外科技術認定医が3名在籍しているため、全国でも腹腔鏡手術の割合は多い状況です。我々が考える、炎症性腸疾患患者さんの腹腔鏡手術の最大のメリットは、術後腸閉塞の軽減と機能(排尿機能・男性機能)温存であると考え、適応の患者さんには積極的に腹腔鏡手術を行っております。
 |
 |



