上部消化管チーム-Upper digestive tract team-
チーフ
 |
||
| 馬場 誠朗 (ばば しげあき) |
||
| 講師 | ||
スタッフ
 |
 |
 |
| 二階 春香 (にかい はるか) |
高橋 眞人 (たかはし なおと) |
藤澤 良介 (ふじさわ りょうすけ) |
| 助教 | 助教 | 助教 |
 |
||
| 川上 亜紀子 (かわかみ あきこ) |
||
| 専門研修医 | ||
診療の特色
食道がんの特徴
食道は咽頭と胃をつなぐ頸部、胸部、腹部にわたる管上の臓器であり、気管、心臓、大動脈、肺など重要臓器に囲まれています。わが国で1年間に食道がんにかかる人は約9000人といわれ、胃がんにかかる人の10分の1ほどの数です。食道がんのおもな症状は、食べ物のつかえ感や食道の異物感、飲み込んだ時のしみる感じや痛みなどです。がんが大きくなると食道は狭くなり、食事がとれなくなり嘔吐や咳が増加し、体重減少もおこります。食道がんは早くから周囲のリンパ節への転移がおきやすく、また頸部、胸部、腹部へと広がりやすいため、進行の早いがんの1つです。
食道がんの検査と進行度(病気の進みぐあい)
食道がんの診断では、まず食道にできた病巣の深さや大きさ、位置を確認するため内視鏡検査やX線造影検査が行われます。内視鏡検査では病巣の組織の一部(2mmほど)を採取し、顕微鏡検査でがん細胞の存在を確認します(生検といいこれにより診断が確定します)。がんは食道の壁の一番内側の粘膜から発生し、徐々に深くおよんでいきます。深くなるほど進行がんとなり、食道の壁をつき破り大動脈や気管などの周囲臓器に浸潤することもあります(がんの深さを深達度とよびます)。もともとの病巣からがん細胞が別の部位に移動し病巣を作ることを転移といいます。転移はリンパの流れを介したリンパ節転移と血液の流れを介した血行性転移があります。リンパ節転移は原発巣から遠くに転移するほど、個数が多くなるほどより進行したがんになります。血行性転移はがんがもっとも進んだ状態で、臓器転移とよばれ肺や肝臓、骨などに病巣ができます。がんの深達度や転移の有無を調べるためにCT検査やPET検査が行われます。これらの検査を総合的に評価しがんの進行度を決定します。
食道がんの治療方法
食道がんの治療方法には、内視鏡治療、手術治療、放射線治療、抗がん剤治療などがあります。治療法の決定には、がんの進行度および患者さんのからだの状態から選択されます。
内視鏡切除は、転移のないごく早期の浅い病変に対し内視鏡を用いて食道の内側からがんを切り取る治療です。
手術治療は、がんが発生した臓器と転移している可能性のあるリンパ節を一緒にとってしまう治療です。胸部・腹部・頸部に手術操作がおよぶ大きな手術になりますが、根治性はもっとも高い治療法です。入院期間は2~3週間です。
放射線治療は主に身体の外から放射線をかけて、がんの撲滅を目指す治療です。治療は週に5回で、6~7週間かけて行なわれます(分割照射)。放射線治療は1日5~10分程度で、放射線治療のみの場合は通院治療が可能な場合もあります。
抗がん剤治療は薬を用いてがん細胞を殺す治療です。手術や放射線治療は決まった場所(切除範囲・照射範囲)だけに対する治療(局所療法)ですが、抗がん剤は投与すると全身に行きわたり、全身のがん細胞に対し効果が期待されます(全身療法)。現在食道がんで多く使われている抗がん剤は、シスプラチン、5-フルオロウラシル (5-FU)、ドセタキセル、パクリタキセルなどの薬剤で、これらを単独あるいは組み合わせて用います。
食道がん治療ではそれぞれの治療は単独で行われることもありますが、治療効果を上げるために組み合わせて行われることもあります。放射線と抗がん剤を同時に併用する放射線化学療法や手術の前後に抗がん剤を投与する補助化学療法などのように、局所療法と全身療法を組み合わせることで治癒率の向上が得られます。
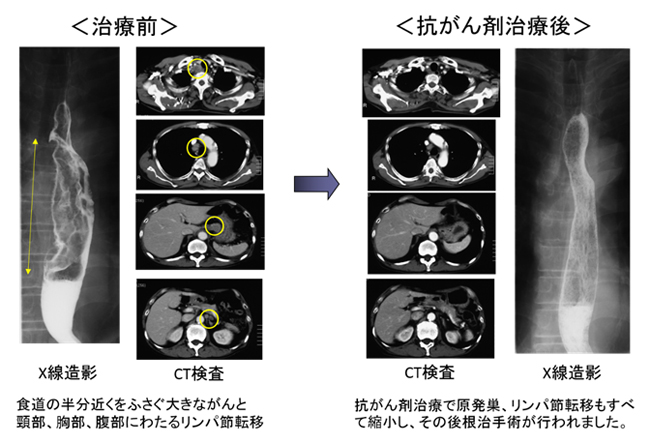
抗がん剤治療後の手術療法
手術が難しいがんでも抗がん剤治療などを組み合わせることで治癒率の向上がえられます。また、初診時はは全く食事がとれない状態でしたが、腫瘍の縮小により食事が可能となり、栄養状態・体力を回復した状態で手術を受けることができました。
その他の治療
がんの進行や持病により臓器の働きが強く低下していて、上記のようながんに対する治療が困難な場合もあります。食道がんは物が通らなくなる病気であす。食事がとれなくなると体力は急速に落ち、点滴などによる栄養管理も必要となります。生活の質 (quality of life: QOL)をよく保つためには食べ物が通るルートを確保することが重要です。がんを治すための治療ではありませんが、食道ステントという食道がんによって狭くなってしまっている場所を円筒状の柔らかい金属によって広げる治療もあります。
治療法の選択では、私たちは専門家として最も相応しいと思われる治療をお勧めしていますが、自分が希望しない治療を無理に受ける必要はありません。どんなご相談もお受けします、自分で納得できる治療を選択してください。
当科での食道がん治療
当科では手術治療だけでなく抗がん剤治療、放射線治療をうける患者さんの治療にあたっています。早期病変では常に内視鏡専門の消化器内科医師の検査により内視鏡切除が可能かを評価し、可能な場合は消化器内科にて治療をします。内視鏡治療ができない病変では手術や放射線治療、抗がん剤治療のうちどの治療法、どのような組み合わせ、どのような順番がよいかなど、それぞれの治療の成績や長所・短所をご説明し患者さんと治療法について相談後、治療法を決定しています。放射線療法では、放射線をかける範囲、照射量などについて放射線科・頭頸部科とのカンファランスを行い治療プランを決定します。手術治療では医師・歯科医師・看護師・理学療法士・栄養士など他職種よる術前・術後のチーム医療が行われます。抗がん剤治療、放射線治療でも同様にチーム医療より副作用発生の予防や治療がおこなわれます。
食道がんの治療にはさまざまな選択肢があります。治療の効果や副作用の程度、全身状態の変化などで最適の治療も時期により変わる場合もあります。当科ではすべての治療法に関わっているため、患者さん一人一人に合わせた治療プランの決定や状況に応じた治療変更も臨機応変な対応が可能です。
食道癌の手術治療
胸腔鏡下食道切除術
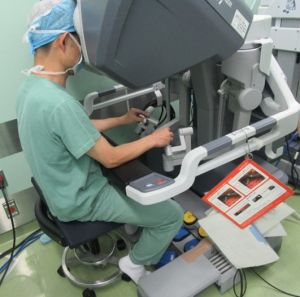
食道癌の手術は,一般に開胸と開腹,更に頸部を切開して操作を行う大手術です.他の臓器に浸潤を疑わせる大きな腫瘍や,肺が癒着(くっついている)している方は開胸手術を行いますが,それ以外の患者さんには傷の小さな胸腔鏡(きょうくうきょう)の手術を行っております.我々は2003年より胸腔鏡下食道切除術を導入し,現在約7割の患者さんが胸腔鏡の手術を選択されております.開胸手術と比べた利点は,傷が小さいこと,開胸手術に比べて傷の感染が少ない点,術後の肺合併症が少ない傾向があります.お腹の操作も腹腔鏡補助下で行っており,小さな傷で術後の痛みが少なく,術後の早期離床がスムーズです.
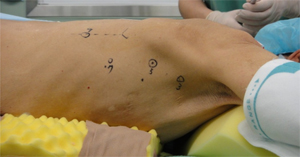
胸部操作:4-5カ所の小さい穴(5mmと12mm)を開けて,細長い道具を使って手術を行います.
 |
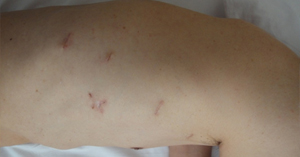 |
| 術中の傷の位置 | 術後の胸部の傷 |
多職種チーム医療による患者さんのサポート
 手術治療は手術の質だけでなく,術前・術後のチームの総合力が重要です.患者さんが万全の状態で手術が受けられるよう,多職種のスタッフが総合的に関わるチーム医療で専門的なケアやサポートを行い,安全で質の高い医療を提供させていただいております.
手術治療は手術の質だけでなく,術前・術後のチームの総合力が重要です.患者さんが万全の状態で手術が受けられるよう,多職種のスタッフが総合的に関わるチーム医療で専門的なケアやサポートを行い,安全で質の高い医療を提供させていただいております.
手術が決まった時点から,医師だけでなく看護師,薬剤師,理学療法士(リハビリ),栄養士,歯科医師,歯科衛生士,言語聴覚士(摂食・嚥下),などが総合的に介入し,手術の準備を始めます.術前は全身状態の評価,手術のリスク評価,栄養状態,呼吸機能の評価等を行います.術前からリハビリテーションが介入し,体力や呼吸機能の向上をはかります.大きな手術に対する患者さんの不安は計り知れないほど大きいと思いますので,医師,看護師が中心に周術期のオリエンテーションを充実させております.
術後は手術からの回復に向けてチームが全力でサポートし,早期離床リハビリや嚥下リハビリなどで肺炎などの呼吸器合併症の軽減を得られております.術後の入院期間は約20日で,退院後も継続して外来でサポートさせていただきます.